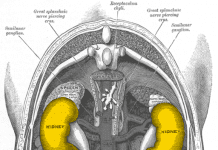
Má dvě hlavní funkce. První je produkce ženských pohlavních hormonů (estrogenů, gestagenů), které ovlivňují menstruační cyklus, reprodukční funkce a vlastně i celý ženský organismus.Druhou je „uskladnění“ ženských pohlavních buněk – vajíček. Ta se nacházejí v drobných kulovitých útvarech, které nazýváme folikuly. V průběhu každého menstruačního cyklu dochází ke zrání a růstu několika folikulů, až nakonec (asi uprostřed cyklu) největší z nich praskne (ovulace) a vajíčko je vyplaveno do vejcovodu. Zde může dojít k oplodnění vajíčka spermií, z oplodněného vajíčka z jediné buňky (zygota) se vyvine zralý plod.
Má dvě hlavní funkce. První je produkce ženských pohlavních hormonů (estrogenů, gestagenů), které ovlivňují menstruační cyklus, reprodukční funkce a vlastně i celý ženský organismus.Druhou je „uskladnění“ ženských pohlavních buněk – vajíček. Ta se nacházejí v drobných kulovitých útvarech, které nazýváme folikuly. V průběhu každého menstruačního cyklu dochází ke zrání a růstu několika folikulů, až nakonec (asi uprostřed cyklu) největší z nich praskne (ovulace) a vajíčko je vyplaveno do vejcovodu. Zde může dojít k oplodnění vajíčka spermií, z oplodněného vajíčka z jediné buňky (zygota) se vyvine zralý plod.
Co jsou nádory vaječníků?
Obecně nádory dělíme na nezhoubné (benigní ) a zhoubné (maligní). Oba typy vznikají, pokud se některá z buněk lidského těla začne samovolně množit, aniž by podléhala mechanismům, které za normálních okolností dělení buněk regulují podle potřeb organismu. V dalším chování těchto dvou skupin nádorů však jsou již značné rozdíly.
Benigní nádor roste většinou pomaleji a nemá snahu prorůstat do okolních tkání, které spíše odtlačuje. Tyto nádory se na vaječnících tvoří poměrně často a většinou se jedná o tzv. kystomy. Jsou to nádory někdy značné velikosti (20-30 cm v průměru), tvořené tenkou slupkou a obsahující tekutinu či hlen. Vzhledem ke své velikosti mohou působit obtíže ve smyslu útlaku okolních tkání (střevo, močové cesty, krevní cévy). Proto je nutné je operativně odstranit. Tyto nádory se nešíří do okolí a operačním výkonem léčba končí, nejedná se o „rakovinu“. Od rakoviny je také nutno odlišit tzv. ovariální cysty. Jsou to útvary, které vzniknou, nedojde li v průběhu menstruačnío cyklu k ovulaci a folikul vyplněný tekutinou pokračuje v růstu. Mohou dosáhnout velikosti až 10-12 cm. Na rozdíl od kystomů není většinou zapotřebí operačního řešení neboť po určité době (týdny až měsíce) cysty samy zmizí.
Nádor zhoubný má naproti tomu snahu prorůstat do okolních tkání a také zakládat druhotná ložiska – tzv. metastázy, k jejichž šíření dochází nejčastěji krevními či mízními cévami. Pro zhoubný nádor vaječníků je navíc typické odštěpování drobných částeček z jeho povrchu, které se mohou uchytit na děloze, vejcovodech, kličkách střevních, pobřišnici, v předstěře břišní (omentum),tj. „zástěra“ tvořená tukovou tkání uložená před kličkami střevními), na povrchu jater apod. Krevními cévami se rakovina vaječníků šíří méně často, pokud ano, tak nejčastěji do jater. Naopak mízními (lymfatickými) cévami nádor nezřídka metastazuje do mízních uzlin dutiny břišní.
Zhoubné nádory se obecně označují názvem „rakovina“. Je však nutno si uvědomit, že tento pojem v sobě zahrnuje mnoho naprosto odlišných onemocnění s rozdílnými příznaky, léčbou i šancí na vyléčení. Pacientce, postižené nádorovým onemocněním, by tedy neměla stačit informace „mám rakovinu“ ale měla by vědět, o jaký druh nádorového onemocnění se jedná a jaký typ léčby může očekávat. Zhoubné nádory vaječníků tvoří velmi různorodou skupinu. Zdaleka nejčastějším typem je však tzv. epiteliální karcinom, který vychází z buněk vystýlajících povrch vaječníku. Ostatní typy jsou vzácné.
Jaké jsou příznaky nádorů vaječníku?
Na rozdíl od mnoha dalších zhoubných nádorů bývá rakovina vaječníků jen vzácně objevena v počátečním stadiu. Nádor totiž dlouhou dobu nevyvolává žádné příznaky, které by pacientku přiměly vyhledat lékaře, a dokonce ani při běžné gynekologické prohlídce nemusí být objeven. U pokročilejších nádorů nastupují neurčité příznaky, jako pocit pobolívání břicha, nadýmání, pálení žáhy. Pacientka trpící těmito obtížemi je pak nezřídka bezvýsledně vyšetřována lékaři různých oborů. Jak nádor roste, jeho malé části se z něj uvolňují a zakládají druhotná ložiska – metastázy – na povrchu střevních kliček, pobřišnici, povrchu jater a předstěře břišní.
Tato ložiska často produkují tekutinu, která se hromadí v břišní dutině – tzv. ascites. Nádorové buňky mohou projít i přes bránici a usadit se v pohrudniční dutině (prostor mezi plící a stěnou hrudníku), kde může též docházet k produkci tekutiny – vzniká tzv. pleurální výpotek. Teprve toto pokročilé onemocnění má příznaky charakterističtější: zvětšování objemu břicha a bolest z napětí břišní stěny, obtíže pramenící z tlaku na močový měchýř (časté močení) či konečník (zácpa), dále nechutenství, zvracení a často i dýchací obtíže.
Jak se stanoví diagnóza nádorů vaječníku?
Pokud je u pacientky vyjádřeno podezření na rakovinu vaječníků, je nutno provést soubor vyšetření, která diagnózu upřesní a pomohou stanovit rozsah onemocnění.
1. Základem je anamnéza (zjištění údajů o subjektivním stavu pacientky, jejích dalších onemocněních apod.) a klinické vyšetření (plíce, srdce, břicho, mízní uzliny, součástí je i vyšetření gynekologické).
2. Vyšetření ultrazvukem – většinou se kombinuje břišní (abdominální) přístup, který poskytne přehled o situaci v celé dutině břišní s přístupem poševním (vaginálním), který daleko přesněji přehlédne pohlavní orgány a další struktury v pánvi.
3. CT vyšetření využívá počítačově zpracovaných rentgenových paprsků k ozřejmění situace uvnitř lidského těla, může nahradit či doplnit vyšetření ultrazvukem.
4. IVU (intravenózní urografie) – po aplikaci kontrastní látky nitrožilně se provede série RTG snímků ledvina a vývodných cest močových, neboť tyto mohou být růstem nádoru negativně ovlivněny.
5. RIN (radioizotopová nefrografie) – vyšetření funkce ledvin a vývodných cest močových pomocí minimálního množství nitrožilně radioaktivní látky, jejíž vylučování ledvinami a močovody je snímáno speciální kamerou.
6. Rentgenové vyšetření srdce a plic k vyloučení či potvrzení šíření nádoru do hrudní dutiny.
7. Odběr krve na tzv. nádorový marker Ca 125. Jedná se o látku, která je karcinomem vaječníků často produkována a výše její hladiny v krvi může též přispět ke stanovení diagnózy. Problémem však je, že ne u všech žen s rakovinou vaječníků je hodnota zvýšená a naopak zvýšená může být u pacientek s řadou onemocnění nezhoubných.
8. Histologie – Výše uvedené neinvazivní (bez nutnosti operačního vstupu do těla pacientky) vyšetřovací metody mohou pouze vyjádřit podezření na rakovinu vaječníků. Jistotu však přinese až odběr vzorku tkáně na histologické vyšetření, při němž lékař specialista (patolog) prohlédne pod mikroskopem vzorek tkáně a určí, o jaký typ nádoru se jedná. Vzorek je možno získat dvěma základními způsoby:
1) Pokud je zhoubný nádor vaječníků vysoce pravděpodobný, provede operatér tzv. laparotomii – řez vedoucí od spony stydké až k pupku, který umožní v případě potvrzení diagnózy řez rozšířit až nad pupek a provést odpovídající operaci (viz kapitola léčba).
2) Pokud se očekává spíše nezhoubné onemocnění, je možno provést tzv. laparoskopii – do dutiny břišní se z malých řezů zavede několik trubiček s optikou a nástroji, umožňujícími odběr vzorku na vyšetření.
Někdy je možno onemocnění potvrdit na základě cytologického vyšetření. Pacientce, u které nádor produkuje tekutinu, je tato z dutiny břišní odebrána a patolog diagnózu potvrdí podle charakteru buněk v ní obsažených.
Jak se nádory vaječníků léčí?
Léčba karcinomu vaječníků by měla být vždy vedena na pracovišti s odpovídajícími zkušenostmi a zázemím, nejlépe v onkogynekologickém centru. Spočívá v kombinaci dvou základních metod – operační léčbě a následné chemoterapii.
Operace
Operace má za úkol splnit dva základní cíle:
odstranit maximálně možné množství nádoru (v ideálním případě veškerý viditelný nádor) – tzv debulking a stanovit přesný rozsah onemocnění (což má velký význam pro následující léčbu) – tzv. staging.
Z těchto důvodů je nutno provést řez od spony stydké k pupku, podle potřeby i nad pupek (a nikoli kosmetický příčný řez nad sponou stydkou – Pfanenstielův), který umožní přehled a operování v celé dutině břišní. Standardně se provádí odstranění obou vaječníků a vejcovodů (adnexektomie), dělohy (hysterektomie), slepého střeva (appendectomie), předstěry břišní (omentektomie) a odběr vzorků mízních uzlin (lymfadenektomie).
Někdy je třeba vzhledem k rozsahu onemocnění provést další výkon, jako je odstranění sleziny či postižené části střeva. Vyjímečně při hrozícím uzávěru trávicí trubice nádorem je nutno vytvořit střevní vývod – tzv. stomii. Ne vždy však nádor lze takto radikálně operovat. Často se stává, že vzhledem ke vztahu nádoru k životně důležitým orgánům jej nelze odstranit bez jejich poškození – nádor je inoperabilní. V těchto případech se operatér pokusí odstranit tolik nádorové tkáně, kolik je možné bez ohrožení života pacientky.
Chemoterapie
Při léčbě chemoterapií jsou pacientce podávány léky zvané cytostatika většinou nitrožilně, některé lze podávat i ve formě tablet. Jedná se o látky, které mají schopnost ničit rychle se množící buňky nacházející se v nádorové tkáni. Ovariální karcinom patří mezi nádory, které jsou na chemoterapii vysoce citlivé.
Chemoterapie působí systémově – tzn. může postihnout nádorová ložiska kdekoliv v organismu vyšetřeními nezjistitelná. Jak již bylo uvedeno, rakovina vaječníků je většinou zjištěna v pokročilém stadiu, a i když je operační léčba úspěšná a není možno zjistit žádná zbývající ložiska nádoru, můžeme téměř jistě předpokládat existenci mikroskopických (tzv. subklinických) ložisek, ze kterých by nádor mohl rychle opět vyrůst. Proto jen u velmi malé části pacientek s karcinomem vaječníků – radikálně operovaných s onemocněním zcela v počátečním stádiu – se po operaci můžeme bez této systémové léčby obejít.
Pro léčbu ovariálního karcinomu se většinou užívá kombinace cytostatik. Jejich výběr se provádí na základě typu onemocnění, jeho rozšíření, celkového stavu pacientky a dalších faktorů. Obecně je možno říci, že v současnosti tvoří základ chemoterapie cytostatika založená na sloučeninách platiny (karboplatina, cisplatina) ve dvoj až trojkombinaci s dalšími cytostatiky (paklitaxel, adriamycin, etoposid apod.) Cytostatika jsou podávána v různých režimech jedno i vícedenních, některá je možno podat ambulantně, jiná pouze za sledování při hospitalizaci. Podání léčby se opakuje v přibližně 4 týdenních intervalech (hovoříme o sériích chemoterapie). Pro pooperační léčbu karcinomu vaječníků se většinou užívá 6 sérií chemoterapie, odchylky jsou samozřejmě možné podle průběhu onemocnění a aktuálního stavu pacientky.
Výše uvedené schéma léčby (operace s následnou chemoterapií) nemusí platit vždy. Pokud je předpoklad, že onemocnění je zcela neoperovatelné, či prvotní operace není úspěšná, je možné vřadit do léčebného schématu operaci až po absolvování několika sérií chemoterapie. Chemoterapie většinou způsobí zmenšení a uvolnění nádoru a pravděpodobnost úspěšné operace se může zvýšit.
Co je to klinické hodnocení?
Někteří pacienti mohou být léčeni v rámci klinických studií.Prvním krokem před zařazením do studie je pohovor s Vaším lékařem, který Vám objasní potřebné detaily a umožní Vám prostudovat si tzv.informovaný souhlas.
Rozhodnete-li se studie účastnit, je nezbytné tento informovaný souhlas podepsat.Ze studie můžete kdykoliv vystoupit, aniž by to mělo nějaké důsledky na další léčbu Vašeho onemocnění.
Jaké jsou vedlejší účinky protinádorové léčby?
Operační léčba
Před operací je nutno pacientku řádně připravit, a to hlavně pročištěním trávicí trubice pomocí projímadel či nálevů. Po vlastním výkonu, který je většinou náročný a rozsáhlý, pacientka vyžaduje odpovídající pooperační péči včetně tlumení bolestí silnými léky – analgetiky. Je nutná infúzní výživa, neboť funkce trávicího ústrojí se obnovuje pozvolna až do několika dní po operaci. Proto může být zatěžováno stravou jen postupně – zpočátku pacientka přijímá pouze tekutiny, poté řídkou tekutou až kašovitou stravu. Běžnou dietu může pacientka očekávat až za 2-4 dny po operaci. Nepříjemnou komplikací, naštěstí dnes již vzácnou, je pooperační zánět dutiny břišní. Častější bývá povrchové zanícení rány, které však bývá snadno zvládnutelné místním ošetřováním a v případě nutnosti i léčbou antibiotky. Pro mladší pacientky je nutno zdůraznit, že odstraněním pohlavních orgánů ztrácejí schopnost mít děti Navíc po odstranění vaječníků dojde k prudkému poklesu hladiny ženských pohlavních hormonů – estrogenů s rychlým nástupem příznaků klimakteria (návaly, pocení, apod.) a pozdějším zvýšeným rizikem dalších problémů, jako je řídnutí kostí či onemocnění srdce a cév. Velká většina nádorů vaječníku neznemožňuje užívání tzv. substituční (náhradní) léčby, při které jsou pacientce chybějící hormony dodávány. Proto by lékař pacientce měl tuto možnost nabídnout.
Chemoterapie
Současná cytostatika neumí příliš rozlišovat mezi rychle se množící nádorovou buňkou a rychle se dělící buňkou zdravé tkáně. Mezi zdravé rychle se dělící buňky patří: buňky vlasových foliklů, výstelky trávicí trubice a zvláště buňky kostní dřeně, která tvoří červené a bílé krvinky. Proto obecné nežádoucí účinky chemoterapie pramení z jejich poškození. Patří mezi ně: únava, nevolnost až zvracení, větší náchylnost k infekcím, vypadávání vlasů a podobně. Některé režimy chemoterapie mají své specifické účinky. Například při léčbě rakoviny vaječníků velmi často užívaná cis-platina při koncentrovaném podání může těžce poškodit ledviny, proto je třeba ji podávat naředěnou v dostatečném množství tekutin. Na tomto místě nelze všechny nežádoucí účinky podrobně rozebrat, proto je vhodné zeptat se ošetřujícího lékaře na druh podávané chemoterapie, její vedlejší účinky a možnosti jejich ovlivnění.
Jak probíhá další sledování pacientky po léčbě?
Pokud léčbou dosáhneme odstranění zhoubného nádoru (klinická remise), je pacientka zařazena do programu sledování (dispenzarizace) nejlépe na pracovišti, které provádělo léčbu. Zpočátku je zvána ke kontrole častěji (po 1, 2 či 3 měsících) a postupně se intervaly prodlužují. Kontroly zahrnují vždy gynekologické vyšetření včetně vyšetření mízních uzlin, stanovení markeru Ca 125 z krve, dle zvážení lékaře ultrazvukové vyšetření malé pánve, RTG plic, mammografii (RTG vyšetření prsou). V případě podezření na recidivu nádoru lékař ordinuje další vyšetření.
Převzato z webových stránek Masarykova onkologického ústavu.
Zdroj obrázku: internet
Jaké je riziko vzniku nádorového onemocnění ve vaší věkové skupině ? Co můžete udělat pro prevenci? Navštivte unikátní stránky Prevence nádorů.cz .